扩展功能
文章信息
- 李伟
- LI Wei
- 从俄罗斯炭疽疫情谈我国炭疽防控措施
- Appropriate measures in prevention and control of anthrax in China: experience learned from of Russia
- 疾病监测, 2017, 32(3): 179-183
- Disease Surveillance, 2017, 32(3): 179-183
- 10.3784/j.issn.1003-9961.2017.03.003
-
文章历史
- 收稿日期:2016-09-27
炭疽是由炭疽芽胞杆菌引起的一种人兽共患传染性疾病。炭疽芽胞抵抗力强,在自然界的土壤中可以存活数十年。炭疽的原发性流行主要发生在动物间,人类炭疽主要来源于动物。食草动物对炭疽芽胞杆菌最为敏感,食草动物主要通过接触和吸入环境中的炭疽芽胞而感染发病。炭疽有3种常见临床类型:皮肤炭疽、肠炭疽和肺炭疽,其中皮肤型炭疽最常见。各型炭疽如治疗不及时都会危及生命,尤其以肺炭疽和肠炭疽病死率高。在发达国家,由于生活水平的提高,畜牧饲养卫生条件的改善,动物疫苗的成功应用,染疫动物消毒和无害化处理等措施,炭疽不再规律发生。然而在我国炭疽仍是一个危害严重的传染病。
1 俄罗斯2016年炭疽疫情2016年8月俄罗斯西伯利亚亚马尔涅涅茨自治区 (Yamalo-Nenets Autonomous District) 暴发炭疽疫情,有36人确诊感染,1名儿童死亡,此外,疫情导致2 650多头鹿死亡。据调查,此次疫情发生的原因是持续高温使北西伯利亚地区的亚马尔半岛冻土融化,先前埋在冻土下的死于炭疽的驯鹿尸体裸露,食草动物通过接触和吸入环境中的炭疽芽胞而感染发病,人因为接触这些病死驯鹿和食用了染病鹿肉或鹿血为原料的食物而感染炭疽[1]。
类似情况在我国也曾发生过,如1998年内蒙古自治区乌兰浩特遭遇百年不遇洪涝灾害,雨水将17年前的炭疽病畜尸体冲出,造成大量家畜死亡和人感染皮肤炭疽病例6例[2]。我国湖南省1990年发生因挖树根,将1926年死于炭疽的死者墓穴挖开而形成炭疽流行,回溯其时间竟间隔64年[3]。抗日战争期间,华北地区一批军马患炭疽被封闭在一个窑洞里,20世纪80年代一个偶然的机会窑洞被挖开,灰尘扬起的炭疽芽胞感染了挖土的民工,10多人死亡[4]。
2 我国炭疽疫情新中国成立初期,炭疽遍及全国各省,畜间炭疽常有暴发或流行,人间发病规模大,死亡病例多。如1950年安徽省太和县发生畜间炭疽,数千头牲畜感染,3 000多人死于该病[5]。建国后出现的炭疽发病高峰期集中在1957、1963、1978年,最高年份发病人数超过5 000例[5]。80年代后,个别省也曾发生炭疽暴发流行。如1989年西藏自治区昌都地区发生炭疽流行,疫情波及5个县34个村寨,发病507例,死亡162例[6]。
自20世纪90年代中期以来,我国炭疽疫情总体呈下降趋势,2006年以来,我国每年报告炭疽病例均在500例以下。2015年,全国 (不含港澳台地区) 炭疽报告发病288例,死亡1例,报告发病率与2014年相比上升15.30%。全年各月皆有炭疽病例发生,发病高峰主要集中在7-9月。病例职业以牧民、农民为主,分别占全部报告发病数的61.81%和34.38%;有14个省 (自治区) 报告炭疽疫情,其中甘肃、青海、西藏、内蒙古、辽宁报告炭疽病例数比2014年有所增加[7]。
我国2016年发生的炭疽疫情较2015年同期有所上升。截至2016年9月4日,我国共报告炭疽病例257例,均为皮肤炭疽病例,死亡2例。病例主要集中在甘肃、四川、青海、内蒙古和新疆5省 (自治区)。报告发生较大规模炭疽暴发流行的地区包括内蒙古、黑龙江、新疆、甘肃等地,当地均对上述暴发疫情进行了妥善处置。
3 我国人间炭疽发生的流行因素 3.1 多由剖解、剥食因感染炭疽死亡的家畜或患病动物引起我国人间炭疽病例绝大多数是皮肤炭疽。2015年有调查报告的160例炭疽病例中144例通过接触病死畜感染,占调查病例总数的90%[7]。炭疽暴发疫情更是多和病死家畜的剥食有关,如2011年内蒙古自治区兴安盟炭疽病例42例,死亡3例,患者发病与屠宰病死牛相关。2011年辽宁省海城市的炭疽疫情,33例皮肤炭疽发现有共同暴露来源 (屠宰病死家畜)[8]。2014年贵州省报告发生聚集性疫情3起,分别由剖剐或食用死马;剖剐病死猪、犬;剖杀病死羊引起,报告12例,死亡2例。2015年7月下旬发生在辽宁省铁岭市西丰县 (10例) 和8月初发生在陕西省延安市甘泉县的炭疽疫情 (20例) 都是由于当地居民私自屠宰病死畜而引起。在我国很多农村地区,家畜病死后,都有剥食病死畜现象,甚至有人将病死牲畜肉拿到市场上出售或给周围亲戚朋友分食,更增加了炭疽传播的风险。
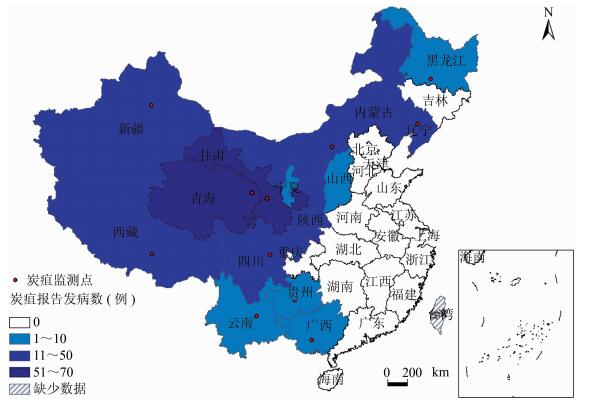
|
| 图 1 2015年全国各省 (自治区、直辖市) 炭疽报告病例地区分布 Figure 1 Distribution of reported anthrax cases in China, 2015 |
| |
由于牲畜交易频繁,一些没有炭疽的省份也会由于患炭疽病畜的贩入,形成远距离传入和传播。如2012年江苏省连云港市赣榆县村民因购入外省患炭疽病牛而引起皮肤炭疽暴发流行。
3.3 一些特殊饮食习惯形成肠炭疽我国一些地方中有吃风干牛肉的习惯,曾造成暴发流行。如1989年西藏自治区江达县藏民生吃带有炭疽杆菌芽胞的风干牛肉引起感染,最高发病地区发病率达50%,病死率高达55%[9]。
3.4 一些偶合事件引发炭疽流行如1956年河北省涿鹿县村民因挖泥积肥,挖出1940年因炭疽死亡的日本军马,挖出的污泥堆积在村头麦场,恰逢春节社火演戏,人群践踏污泥形成尘埃,发生肺炭疽35例,脑型炭疽9例,皮肤炭疽2例,死亡34例[6]。1959年冬,河北省某修渠民工在挖开的死畜墓穴休息,发生炭疽暴发,发病27例,全部为肺炭疽,死亡7例[9]。在山西省平定县,曾因使用病牛皮制成的鼓进行民间的踩鼓表演而发生炭疽暴发,发病57例,其中肺炭疽30例,皮肤炭疽25例,死亡14例[9]。由于消毒不规范,污染环境的炭疽芽胞还会造成跨年流行。
3.5 极端气候促发炭疽传播大雨洪水常常将既往炭疽埋藏地泥土冲刷出并促进向其他地方扩散。炎热多雨使炭疽芽胞发芽繁殖,因此炭疽多发生在潮湿、低洼等易涝区。另外水位上升和蚯蚓活动常把土壤下层炭疽芽胞带到地表和水源,夏季牛虻、蝇传播也是一个因素[10]。炭疽发病与气候明显相关,干旱和暴雨常是引发炭疽发病的重要气候因素,近年来我国极端天气频发,因此尤需加强极端天气下的炭疽防控和监测力度。
4 炭疽防控的综合措施2016年俄罗斯发生炭疽疫情后,俄罗斯政府和专业人员采取多项措施有效控制炭疽疫情。这些措施包括:患者的隔离治疗;在污染源区域设定隔离区;数百名驯鹿饲养人员被转移至安全地带;为驯鹿牧民接种炭疽疫苗;当地驯鹿等偶蹄动物接种疫苗;政府发布风险警告和做好疫苗和抗生素的应急储备等[1]。俄罗斯为应对此次疫情采取的防控措施对我国炭疽暴发疫情的应对也有参考意义。
炭疽是一个流行因素明确的疾病。在发达国家,由于动物疫苗接种和消毒等综合措施的应用,炭疽不再循环感染发生。炭疽防控的关键在源头控制,我国炭疽防控需要采取综合措施,具体包括:
(1) 对病死牲畜不屠宰、不剥食、不销售是防范炭疽发生的关键措施。告知农牧区居民群众发现患病动物立即向当地动物疫病控制机构报告。另外,让农牧区居民和群众了解剥食病死牲畜的危害,自觉做到不屠宰、不剥食病死家畜,更不能销售病死家畜的肉及其制品。受我国农牧区经济水平的限制,完全杜绝上述行为难以在短期内实现,相应的健康教育任重道远。
(2) 家畜动物炭疽疫苗接种是炭疽防控治根治本的手段,动物炭疽是人间炭疽的源头。动物炭疽的防控和管理直接影响着人间炭疽疫情的发生和防控效果。对家畜接种炭疽疫苗是防止人间和畜间炭疽最根本的手段。然而,我国农牧区家畜动物炭疽疫苗的接种并没有全面落实。一方面动物炭疽接种流于形式,一些地方流行区在家畜疫苗接种上自愿接种,炭疽疫苗接种并没有真正做到全覆盖。另一方面,目前家畜饲养以家庭或私营饲养场为主,农牧民或饲养主受疫苗接种副反应影响,不愿意接种疫苗。因此,让牧区和农村居民了解家畜接种炭疽疫苗的意义,使农牧区居民不抵触给家畜接种疫苗是提高疫苗接种率的重要措施。
(3) 彻底科学地对炭疽疫区无害化处理:炭疽芽胞能够抵御干燥、寒冷,如果处置不当,消毒不彻底,环境受芽胞污染,会形成永久的疫源地。加强对炭疽病死畜的管理和无害化处理,依据炭疽处理原则坚持对炭疽动物尸体焚烧处理,消除芽胞,是对污染的环境及时进行彻底消毒处理的关键。
(4) 认真落实全国炭疽监测和防控方案的技术措施,加强炭疽病例报告管理,加强对基层疾控及医护人员的培训,使基层疾控及医护人员熟悉炭疽流行规律和临床表现,掌握炭疽病例报告管理相关内容。基层疾控工作人员做好流行病学调查和疫情处置,提高病例和病畜的标本采集率,尤其是对聚集性病例开展详实的感染途径调查;加强实验室监测,及时将监测菌株送上级技术机构复核、鉴定。利用已经建立的炭疽遗传数据库查明疫情性质,追溯感染来源,为制定防治策略提供科学依据。加强督导和防控效果评价,做好检测诊断试剂和处置物资的储备。
(5) 动物疫病监管部门与卫生防疫部门密切配合,联防联控:动物疫病监管部门与卫生防疫部门密切合作,疫情信息共享,及时发现和处理动物间和人间炭疽疫情,防止炭疽疫情的远距离传播。加强家畜检疫和国境检疫,做好畜产品的检验检疫,加强口岸的监管,防控染疫动物跨境传播,对防控人间和动物间炭疽非常关键。
(6) 做好大城市发生炭疽输入性病例的应对:目前物流和人员交流频繁。在大城市社会环境下,炭疽病例的识别、炭疽传染源和传播途径的确定、污染范围的确定和污染环境的消除更具复杂性。如果应对不利,常常造成社会恐慌。因此大城市应对输入性病例尤显重要,加强炭疽监测,尤其要重点监测离散发病人群中是否有共同的暴露来源,及时发现传播途径异常、临床类型异常、地理分布异常以及短时期出现的超出常态的炭疽暴发或流行。
(7) 防范炭疽生物恐怖袭击和生物安全事故。历史上,日本“731”细菌部队和“1644”细菌部队曾大量生产炭疽细菌武器,并惨无人道地在浙赣战役期间向我国居民区和水源投放。9·11事件后,美国恐怖分子利用邮政信件散布炭疽芽胞,致使22人患病,5人死亡。最后证实是马里兰州弗雷德里克的陆军传染病研究中心美国陆军实验室科学家布鲁斯·埃文斯所为。在日本,奥姆真理教曾4次在8个地方释放炭疽芽胞气溶胶,由于使用的是动物免疫接种的疫苗株,没有造成伤亡。炭疽也曾发生过实验室泄漏事故,如1979年前苏联斯维尔德洛夫斯克 (Sverdlovsk) 发生炭疽实验室泄漏,79人发病,68人死亡[6]。2014年美国某炭疽实验室将没有经过灭活验证的含炭疽芽胞的样本带出生物安全实验室分发到多个实验室,形成生物安全事故。围绕炭疽防控和反恐需求,建立现场快速检测能力、建立炭疽菌遗传特征溯源分析能力、发展高效新型炭疽疫苗、发展炭疽芽胞消毒技术等是有效提高炭疽突发公共卫生事件应对能力和防范生物恐怖的关键。
5 从俄罗斯炭疽疫情应对措施谈我国炭疽防控措施的应时因势利导(1) 俄罗斯疫情中当地卫生部门给处于高暴露的驯鹿饲养人员接种疫苗,笔者认为这样的措施是恰当的,在炭疽芽胞污染范围不清和感染来源不明并且有可能出现继发病例的情况下,在高危人群中接种炭疽疫苗可以达到保护易感人群的目的。我国有炭疽人用疫苗的国家储备,但是对于病例均为皮肤炭疽,经调查感染途径明确,感染来源已经得到有效控制,污染环境已经无害化处理,受染或受威胁的接触者都已在有效医学监控的条件下,人的疫苗接种并不是适应措施,相反会带来一些负面效应,如给感染病例的判断带来混杂,会出现偶发副反应病例等。
(2) 炭疽在我国属于法定报告传染病的乙类,但规定肺炭疽参照甲类传染病管理,这样的管理分类使得在炭疽防控过程中常常出现一些过当措施,如对患者的隔离和防护。实际上,皮肤炭疽病例的传染性很低,国外认为肺炭疽的人间传播能力也很有限,强调患者的隔离更多的公共卫生学意义在于防止芽胞污染环境。另外在目前的炭疽处理原则中规定“原则上,炭疽病例需就地隔离”。笔者认为在有效防范的条件下,将炭疽患者转移至有更好条件的医院治疗对炭疽的防控和管理更为有利。
(3) 在俄罗斯炭疽应对中可以看出进行抗生素预防的目标人群范围定义为高暴露人群 (驯鹿饲养人员)。而这样的措施在我国炭疽防控过程中或者没有应用,或者走向另外一个极端,如对所有接触人群, 包括皮肤炭疽的家庭成员都进行预防性服药。
(4) 在俄罗斯炭疽应对中一项重要措施是在污染源区域设定隔离区,将数百名驯鹿饲养人员转移至安全地带。笔者认为这样的措施在人烟罕至的西伯利亚地区不失为一个有效措施。今后在我国类似地区,这样的措施应该也是相应部门可以考虑的一项选择。
(5) 探索动物炭疽防控措施方面,俄罗斯一方面对当地驯鹿等偶蹄动物接种疫苗,一方面并没有大量扑杀受威胁动物 (如驯鹿等),这样的措施和我国一些地方简单的实行全面扑杀不同。全面扑杀给农牧民或饲养主带来巨大经济损失,扑杀动物尸体的处理也往往是一项艰巨的任务。实行异地分圈隔离,对出现炭疽的小圈小范围扑杀不失为一种更可行、更科学的手段。
(6) 炭疽菌在有氧气的条件下,会形成芽胞,因此无论在动物炭疽的检验还是人的样本检验都严禁剖解取样,防止出现大量血液污染环境。我国诊断标准及处理原则中规定死于炭疽的人类尸体和畜尸应完整地火化处理,患者的废弃物品也要尽可能彻底焚毁,若死于炭疽的动物已被宰杀,则须将畜尸的剩余部分尽可能地搜集完整并焚毁。污染的环境、土壤和不能焚毁的物品可使用含氯消毒剂消毒。实际工作中,由于不具备焚烧的条件,一些地方将死于炭疽的家畜尸体采用生石灰掩埋的方式,这种方式被认为并不能彻底消除芽胞[11],这方面的措施效果还需要评估。
(7) 现场快速检测技术的推广和应用对提高动物炭疽和人间炭疽疫情的预警水平至关重要。在炭疽防控中,由于炭疽菌对抗生素敏感,所以更应强调尽可能在临床用药前采集患者标本进行病原学诊断;另外如果没有分离到病原菌,对炭疽痈的水泡液和组织标本开展PCR核酸检测也是一种重要的病原学诊断依据。
(8) 炭疽痈无论是焦痂还是周围水肿切忌挤压和外科手术切开引流,因为切开后会出现很难治疗的瘘管,一些还会发展成恶性水肿,病程迁延不愈。切开还有发生败血症和混合感染的危险。
(9) 炭疽感染途径调查中,感染来源的确定需要对病死家畜、环境、患者的致病病原进行分析和遗传比对,这就要求现场尽可能地采集病死家畜、环境的样本,这方面畜牧兽医和疾控部门需密切合作,感染来源的确定对判明疫情性质和范围非常必要。
6 结语相对而言,炭疽是一个流行因素明确的疾病,从发达国家炭疽防控经验看,如果防控措施得当,炭疽是一个完全能被有效控制乃至消除的疾病。因此落实炭疽防控的各项措施,我国也应该能达到有效控制炭疽的目的,在一些地区还可以达到控制消除的程度。
作者贡献:
李伟 ORCID:
李伟:文章撰写和修改及监测数据引用
| [1] | www.chinanews.com/gj/shipin/2016/08-04/news660499.shtml. |
| [2] | Chen WM, Zhang HX, Xu BJ, et al. An anthrax outbreak caused by flood disaster[J]. Disease Surveillance, 1999, 14(2): 55–57. (in Chinese) 陈为民, 张海霞, 许柏军, 等. 洪涝灾害造成的一起炭疽暴发流行的调查[J]. 疾病监测, 1999, 14(2): 55–57. |
| [3] | Liang XD. A manual of anthrax control and treatment[M]. Beijing: China Agricultural Press, 1995. (in Chinese) 梁旭东. 炭疽防治手册[M]. 北京: 中国农业出版社, 1995. |
| [4] | Yu ES. China zoonology[M]. Fuzhou: Science and Technology Press in Fujian, 1996. (in Chinese) 于恩庶. 中国人兽共患病学[M]. 福州: 福建科学技术出版社, 1996. |
| [5] | Dong SL. Anthrax prevention and treatment achievement and research progress in China[J]. Chinese Journal of Epidemiology, 1999, 20(3): 135–137. (in Chinese) 董树林. 新中国炭疽防治成果与研究进展[J]. 中华流行病学杂志, 1999, 20(3): 135–137. |
| [6] | Dong SL, Wang BX. Anthrax[M]. Xi'an: Shanxi Science and Technology Press, 2004. (in Chinese) 董树林, 王秉翔. 炭疽[M]. 西安: 陕西科学技术出版社, 2004. |
| [7] | Wei JC, Zhang EM, Li W, et al. Anthrax Suveillance report in China, 2015[Z]. Beijing:China CDC, 2015.(in Chinese) 魏建春, 张恩民, 李伟, 等. 2015年炭疽监测报告[Z]. 北京: 中国疾病预防控制中心, 2015. |
| [8] | Mao LL, Zhang EM, Wang ZJ, et al. Phylogenetic characteristics of anthrax outbreaks in Liaoning province, China, 2001-2015[J]. PLoS One, 2016, 11(6): e0157496. DOI:10.1371/journal.pone.0157496 |
| [9] | Lyu ZP, Deng XQ, Hu LF. Anthrax and bioterurism[M]. Beijing: World Publishing Corporation, 2001. (in Chinese) 吕志平, 邓旭旗, 胡龙飞. 炭疽与生物恐怖[M]. 北京: 世界图书出版公司, 2001. |
| [10] | Yu DZ, Liang GD. Zoonology[M]. Beijing: Science Press, 2009. (in Chinese) 俞东征, 梁国栋. 人兽共患传染病学[M]. 北京: 科学出版社, 2009. |
| [11] | World Health Organization. Guidelines for the surveillance and control of anthrax in human and animals[M]. 3rd ed. Geneva: World Health Organization. |
 2017, Vol. 32
2017, Vol. 32


