扩展功能
文章信息
- 李东迅, 彭华, 闻艳红, 徐代庆, 吴杨, 庄鹏, 舒高林
- LI Dong-xun, PENG Hua, WEN Yan-hong, XU Dai-qing, WU Yang, ZHUANG Peng, SHU Gao-lin
- 2015年北京市昌平区致泻性大肠埃希菌耐药性及脉冲场凝胶电泳分型研究
- Antibiotic resistance and pulsed-field gel electophoresis molecular type of diarrhoeagenic Escherichia coli isolated in Changping district of Beijing, 2015
- 疾病监测, 2017, 32(3): 247-251
- Disease Surveillance, 2017, 32(3): 247-251
- 10.3784/j.issn.1003-9961.2017.03.018
-
文章历史
- 收稿日期:2016-07-27
致泻性大肠埃希菌 (Diarrhoeagenic Escherichia coli,DEC) 是引起腹泻的重要病原菌之一,易在温暖潮湿的环境中生长,主要通过饮水和食物进行传播,根据其毒力因子、致病机制、临床表现和流行病学特征分为5类,即肠致病性大肠埃希菌 (Enteropathogenic E.coli,EPEC)、肠产毒性大肠埃希菌 (Enterotoxigenic E.coli,ETEC)、肠侵袭性大肠埃希菌 (Enteroinvasive E.coli,EIEC)、肠出血性大肠埃希菌 (Enterohemorrhagic E.coli,EHEC) 和肠集聚性大肠埃希菌 (Enteroaggregative E.coli,EAEC)[1-2]。尽管在细菌性腹泻的治疗上取得了进步,但由于抗生素的广泛使用,DEC菌株耐药率日益增高、多重耐药现象严重,DEC仍然是威胁人类健康的病原菌之一[3-4]。根据北京市昌平区腹泻病原菌监测显示,2015年引起感染性腹泻的病原菌中DEC居首位,但本地区对感染状况缺乏相关数据分析。为此,将2015年昌平区分离到的DEC进行脉冲场凝胶电泳 (pulsed-field gel electrophoresis,PFGE) 分型及耐药性分析,旨在了解昌平区DEC的PFGE型别特征,分析其耐药规律和特点,为临床用药和制定有效防控措施提供指导和依据。
1 材料与方法 1.1 标本来源403份粪便标本采自昌平区中医院肠道门诊2015年1 12月腹泻患者。患者临床表现为:每日排便≥3次,粪便性状改变 (呈稀便、水样便、黏脓便或脓血便等)。用无菌棉签采集标本后,保存于Cary-Blair运送培养基,按生物安全要求于采样当天送至监测实验室。
1.2 试剂与仪器EC肉汤、TSI培养基、大肠埃希菌显色培养基 (均购自英国OXOID);Seakem Gold琼脂糖 (美国Cambrex Bio Science Rockland);Premix Ex TaqTM(Probe qPCR) 购自大连宝生物公司;7对特异性基因 (eae、stx1、stx2、lt、st、ipaH、aggR) 引物及探针由北京市疾病预防控制中心 (CDC) 下发;VITEK全自动生化分析仪、VITEK GN鉴定卡 (法国生物梅里埃);蛋白酶K (德国Merck);限制性内切酶XbaⅠ (美国New England Biolabs);药敏纸片Ampicillin (10 μg)、Amoxicillin/clavulanic acid (20 μg/10 μg)、Cefazolin (30 μg)、Cefoxitin (30 μg)、Cefuroxime sodium (30 μg)、Cefamandole (30 μg)、Cefotaxime (30 μg)、Ceftazidime (30 μg)、Cefepime (30 μg)、Cefaclor (30 μg)、Ciprofloxacin (5 μg)、Levofloxacin (5 μg)、Norfloxacin (10 μg)、Ofloxacin (5 μg)、Nalidixic acid (30 μg)、Imipenem (10 μg)、Trimethoprim/sulfa (25 μg)、Gentamicin (10 μg)、Kamycine (30 μg)、Amikacin (30 μg)、Netilmicin (30 μg)、Tobramycin (10 μg)、Doxycycline (30 μg)、Minocycline (30 μg)(均购自英国OXOID);生物安全柜 (美国Baker);恒温培养箱 (日本SANYO);浊度仪 (法国生物梅里埃);SW22型水浴摇床 (德国Julabo);凝胶成像系统和PFGE及配套设备 (美国Bio-Rad公司)。
1.3 DEC检测、分离及鉴定参照《感染性腹泻诊断标准WS 271 2007》:标本接种于EC肉汤、37 ℃培养18~24 h;取1 ml培养液,用水煮法提取基因组DNA后,进行7种特异性基因荧光定量PCR反应 (反应体系:2×缓冲液10 μl,上游引物0.4 μl,下游引物0.4 μl,探针0.4 μl,模板DNA 2 μl,H2O 6.8 μl; 反应条件:95 ℃ 30 s,95 ℃ 5 s,60 ℃ 34 s,进行40个循环),检测5种DEC;阳性样品 (EPEC:eae阳性;EHEC:eae、stx1和stx2阳性,或eae和stx1阳性,或eae和stx2阳性;ETEC:lt和st阳性,或lt阳性,或st阳性;EIEC:ipaH阳性;EAEC:aggR阳性),取一环培养液接种于大肠显色培养基,挑取5个可疑菌进行TSI、生化 (VITEK全自动生化分析仪) 及特异性基因 (荧光定量PCR) 确证实验。
1.4 药敏实验对33株DEC进行24种抗生素的药敏检测,方法按照美国临床实验室标准化协会 (CLSI) 推荐的K-B纸片法进行,判断标准参照CLSI 2012年颁布的标准。质控菌株为大肠埃希菌ATCC 25922。
1.5 PFGE分型按照美国CDC PulseNet制定的非O157大肠埃希菌的PFGE标准,沙门菌标准株H9812作为分子质量标记,选用限制性内切酶XbaⅠ进行酶切。主要实验参数为电压梯度6 V/cm,电场夹角120°,脉冲时间6.76~35.38 s,电泳时间18~19 h。PFGE图像用BioNumerics (Version 5.0) 软件根据UPGMA (Unweighted Pair Group Method using Arithmetic averages) 方法进行聚类分析。
2 结果 2.1 DEC检出情况在403份感染性腹泻患者粪便标本中,检出33株DEC,检出率为8.2%,主要为EPEC (18株),其次为ETEC (8株) 和EAEC (7株)。
2.2 药敏结果33株DEC对24种抗生素的药敏结果见表 1。DEC对头孢比肟 (CPM)、亚胺培南 (IMP) 完全敏感;对阿米卡星 (AK)、妥布霉素 (TOB)、米诺环素 (MH) 耐药率极高,分别为94.6%、97.3%和97.3%;多数菌株对氨苄西林 (AMP)、萘啶酸 (NAL)、奈替米星 (NET)、强力霉素 (DO) 耐药或中介,耐药率和中介率分别为 (59.5%、10.8%,51.4%、16.2%,62.2%、29.7%,62.2%、35.1%);对其他抗生素大部分菌株敏感。
| 抗生素 | 耐药率 (%) | 中介率 (%) | 敏感率 (%) |
| 氨苄西林 (AMP) | 59.5 | 10.8 | 29.7 |
| 阿莫西林/克拉维酸钾 (AMC) | 8.1 | 8.1 | 83.8 |
| 头孢唑林 (CFZ) | 18.9 | 0.0 | 81.1 |
| 头孢西丁 (FOX) | 2.7 | 2.7 | 94.6 |
| 头孢呋辛钠 (CXM) | 10.8 | 5.4 | 83.8 |
| 头孢孟多 (MA) | 13.5 | 2.7 | 83.8 |
| 头孢噻肟 (CTX) | 8.1 | 8.1 | 83.8 |
| 头孢他啶 (CAZ) | 0.0 | 2.7 | 97.3 |
| 头孢比肟 (CPM) | 0.0 | 0.0 | 100.0 |
| 头孢克罗 (CEC) | 24.3 | 0.0 | 75.7 |
| 环丙沙星 (CIP) | 2.7 | 8.1 | 89.2 |
| 左旋氧氟沙星 (LEV) | 5.4 | 0.0 | 94.6 |
| 诺氟沙星 (NOR) | 2.7 | 5.4 | 91.9 |
| 氧氟沙星 (OFX) | 2.7 | 0.0 | 97.3 |
| 萘啶酸 (NAL) | 51.4 | 16.2 | 32.4 |
| 亚胺培南 (IPM) | 0.0 | 0.0 | 100.0 |
| 复方新诺明 (SXT) | 40.5 | 0.0 | 59.5 |
| 庆大霉素 (GEN) | 5.4 | 8.1 | 86.5 |
| 卡那霉素 (K) | 2.7 | 24.3 | 73.0 |
| 阿米卡星 (AK) | 94.6 | 5.4 | 0.0 |
| 奈替米星 (NET) | 62.2 | 29.7 | 8.1 |
| 妥布霉素 (TOB) | 97.3 | 2.7 | 0.0 |
| 强力霉素 (DO) | 62.2 | 35.1 | 2.7 |
| 米诺环素 (MH) | 97.3 | 2.7 | 0.0 |
耐药谱分析见图 1,DEC同时耐受抗生素种类为2~7种。从DEC致病类型分析,EPEC、EAEC、ETEC对AMP的耐药率分别为50.0%(9/18)、85.7%(6/7)、37.5%(3/8),对NAL的耐药率分别为33.4%(6/18)、71.4%(5/7)、62.5%(5/8),对SXT的耐药率分别为44.4%(8/18)、57.1%(4/7)、25.0%(2/8);对头孢烯类抗生素 (CTX、CEC、CFZ、MA) EPEC、ETEC出现少量耐药菌株;对氟喹诺酮类抗生素 (NOR、OFX、LEV)、氨基糖苷类抗生素 (K、GEN) EPEC出现少量耐药菌株。
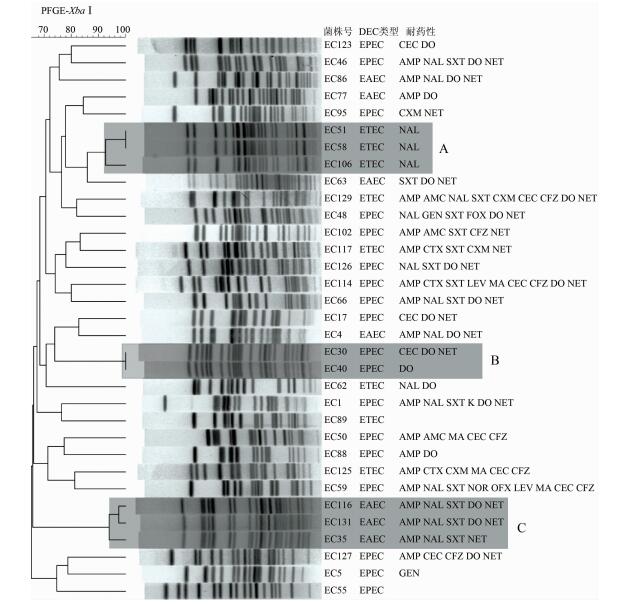
|
| 图 1 33株致泻性大肠埃希菌的PFGE聚类图及耐药谱 Figure 1 PFGE patterns and antibiotic resistance of 33 diarrheagenic E. coli strains 注:本研究将耐药率>90%视为完全耐药,完全耐药的抗生素不在图中出现,即TOB (97.3%)、AK (94.6%) 和MH (97.3%)。 |
| |
33株DEC被分为31种PFGE带型 (图 1),带型相似性68%~100%,其中除了2株ETEC和2株EPEC有一致的PFGE带型外,其他每个带型仅有1株菌。PFGE分型结果表明北京市昌平区2015年分离的DEC呈高度多态性。值得注意的是2株PFGE型别一致的ETEC菌株具有相同的耐药谱 (图 1中A),2株EPEC的PFGE型别一致但是耐药谱存在差异 (图 1中B)。另外还有3株耐药谱相似的EAEC菌株带型相似性高于90%,聚成一簇 (图 1中C)。
3 讨论近年来,随着广谱抗生素的滥用,DEC耐药性问题日益严重,多重耐药菌株大量出现[5-6]。本次药敏实验结果发现,昌平区DEC对氨苄西林耐药率较高,对亚胺培南高度敏感,与北京地区结果一致;2005-2014年CHINET大肠埃希菌耐药性监测显示,北京地区大肠埃希菌对CXM、CTX、CPM等头孢烯类抗生素耐药,而昌平区的DEC菌测对这三种头孢烯类抗生素敏感;2014-2015年北京协和医院细菌耐药性监测显示,大肠埃希菌对GEN敏感、对AK耐药,而本地区的DEC菌则对GEN耐药、对AK敏感[4, 7-8]。上述结果表明,北京昌平区DEC菌对头孢烯类、氨基糖苷类抗生素具有自己的耐药特性,因此在治疗由DEC引起的腹泻中,应结合《抗菌药物临床应用指导原则 (2015年版)》和本地区DEC菌耐药特点进行药物选择[4-13]。另外,本研究发现昌平区DEC菌多重耐药严重,耐受抗生素种类高达7类,提示临床用药合理具有针对性,以减少耐药株的产生。
33株DEC菌出现31种PFGE带型,表明昌平区DEC菌PFGE带型呈现高度多态性,这与其他地区情况一致[14-15]。PFGE带型中存在耐药谱相近且PFGE带型一致或者相似性很高的同一类型DEC菌株,提示这些菌株有引起小规模暴发流行的可能。但是对于这些耐药谱相近且PFGE带型一致或者相似性很高的同一类型DEC菌株的直接关系,还需要根据流行病学资料进行进一步的分析。由于本次研究中分离的DEC菌株数目较少,DEC的耐药性与PFGE带型之间的相关性还需要更多的数据支持。
本研究通过药敏实验和PFGE建立本地区的DEC基础数据库,为本地区临床用药、DEC分子流行病学调查以及溯源提供数据支撑。但由于菌株量少,不能得出DEC的分子流行趋势,需继续丰富本地区DEC数据库,为DEC的防控提供更多依据。
作者贡献:
李东迅 ORCID:0000-0001-5403-3850
李东迅:文章撰写,实验主要执行者
彭华、闻艳红、徐代庆、庄鹏:实验菌株分离
吴杨:参与PFGE实验
舒高林:修改论文
| [1] | Zhou FM, Chen X, Yu F, et al. Characterization and antimicrobial resistance analysis of diarrheagenic Escherichia coli in Hangzhou area from 2011 to 2013[J]. Chinese Journal of Health Laboratory Technology, 2016, 26(11): 1655–1657. (in Chinese) 周芳美, 陈晓, 余斐, 等. 2011-2013年杭州地区致泻性大肠埃希菌的流行特征及与耐药性分析[J]. 中国卫生检验杂志, 2016, 26(11): 1655–1657. |
| [2] | Li YY, Li KS, Yang JS, et al. Detection and analysis of diarrheagenic Escherichia coli in Yanping area from 2010 to 2012[J]. Strait Journal of Preventive Medicine, 2015, 21(2): 63–65. (in Chinese) 李玉燕, 李孔寿, 杨劲松, 等. 延平区2010-2012年致泻性大肠杆菌检测分析[J]. 海峡预防医学杂志, 2015, 21(2): 63–65. |
| [3] | Zhao B, Zhu LY, Huang H, et al. Establishment and analysis for pathogentic spectrum of diarrhoeagenic Escherichia coli in Pudong district of Shanghai[J]. Occupation and Health, 2016, 32(10): 1327–1331. (in Chinese) 赵冰, 朱林英, 黄红, 等. 上海市浦东新区致泻性大肠埃希菌病原谱的建立和分析[J]. 职业与健康, 2016, 32(10): 1327–1331. |
| [4] | Shen JL, Pan YP, Xu YH, et al. Susceptibility of Escherichia coli strains in hospitals across China: results from the CHINET Antimicrobial Resistance Surveillance Program, 2005-2014[J]. Chinese Journal of Infection and Chemotherapy, 2016, 16(2): 129–140. (in Chinese) 沈继录, 潘亚萍, 徐元宏, 等. 2005-2014年CHINET大肠埃希菌耐药性监测[J]. 中国感染与化疗杂志, 2016, 16(2): 129–140. |
| [5] | Shi TL, Huang JH, Li XF, et al. Epidemiological characterization and antimicrobial resistance of diarrhea Escherichia coli from acute diarrheal and healthy children in Guangzhou city, 2014-2015[J]. Chinese Journal of Disease Control and Prevention, 2016, 20(4): 329–332. (in Chinese) 石挺丽, 黄建华, 李秀芬, 等. 2014-2015年广州地区腹泻患儿和健康儿童致泻性大肠埃希菌流行特征及耐药分析[J]. 中华疾病控制杂志, 2016, 20(4): 329–332. |
| [6] | Li LH, Deng XL, Chen YL, et al. Distribution of serotypes and drug resistance of diarrhea patients caused by Escherichia coli infection[J]. Chinese Journal of Nosocomiology, 2015, 25(13): 2901–2902. (in Chinese) 李莉红, 邓孝陵, 陈以莲, 等. 致泻性大肠埃希菌感染腹泻患者血清型分布与耐药性[J]. 中华医院感染学杂志, 2015, 25(13): 2901–2902. |
| [7] | Zhang XJ, Yang QW, Sun HL, et al. Surveillance of bacterial resistance in Peking union medical college hospital during 2014[J]. Chinese Journal of Infection and Chemotherapy, 2016, 16(3): 315–322. (in Chinese) 张小江, 杨启文, 孙宏莉, 等. 2014年北京协和医院细菌耐药性监测[J]. 中国感染与化疗杂志, 2016, 16(3): 315–322. |
| [8] | Zhang XJ, Yang QW, Wang Y, et al. Surveillance of antimicrobial resistance in Peking union medical college hospital in 2015[J]. Medical Journal of Peking Union Medical College Hospital, 2016, 7(5): 334–341. (in Chinese) 张小江, 杨启文, 王瑶, 等. 2015年北京协和医院细菌耐药性监测[J]. 协和医学杂志, 2016, 7(5): 334–341. |
| [9] | Chen WL, Yuan ZC. The test analysis of 60 strains in pathogenic E. coli and bacterium type serum credits and drug sensitive[J]. China Health Standard Management, 2015, 6(5): 30–31. (in Chinese) 陈巍琳, 袁子程. 60株致病性大肠埃希菌血清学分型及对药物敏感试验结果分析[J]. 中国卫生标准管理, 2015, 6(5): 30–31. |
| [10] | Yu M, Wang Z, Feng L, et al. Surveillance and analysis of antimicrobial resistance of diagrrheagenic Escherichia coli in Shenyang during 2012-2014[J]. Chinese Journal of Health Laboratory Technology, 2015, 25(24): 4301–4303. (in Chinese) 于淼, 王卓, 冯立, 等. 沈阳地区2012年-2014年致泻性大肠埃希菌耐药性监测分析[J]. 中国卫生检验杂志, 2015, 25(24): 4301–4303. |
| [11] | Dhaka P, Vijay D, Vergis J, et al. Genetic diversity and antibiogram profile of diarrhoeagenic Escherichia coli pathotypes isolated from human, animal, foods and associated environmental sources[J]. Infect Ecol Epidemiol, 2016, 6(1): 31055. DOI:10.3402/iee.v6.31055 |
| [12] | Haghi F, Zeighami H, Hajiahmadi F, et al. Frequency and antimicrobial resistance of diarrhoeagenic Escherichia coli from young children in Iran[J]. J Med Microbiol, 2014, 63(3): 427–432. DOI:10.1099/jmm.0.064600-0 |
| [13] | Albert MJ, Rotimi VO, Dhar R, et al. Diarrhoeagenic Escherichia coli are not a significant cause of diarrhoea in hospitalised children in Kuwait[J]. BMC Microbiol, 2009, 9: 62. DOI:10.1186/1471-2180-9-62 |
| [14] | Gai WY, Wang J, Qu ZN, et al. Molecular classification and drug resistance analysis of Escherichia coli in Shandong province[J]. Chinese Journal of Food Hygiene, 2015, 27(2): 109–114. (in Chinese) 盖文燕, 王娟, 曲志娜, 等. 山东地区大肠杆菌的耐药性及分子分型研究[J]. 中国食品卫生杂志, 2015, 27(2): 109–114. |
| [15] | Liu K, Yuan XJ, Zhao AL, et al. Pulsed-field gel electrophoresis typing of enteropathogenic Escherichia coli isolated in China[J]. Modern Preventive Medicine, 2015, 42(4): 674–677. (in Chinese) 刘凯, 袁雪姣, 赵爱兰, 等. 肠致病性大肠杆菌分离株的脉冲场凝胶电泳分析[J]. 现代预防医学, 2015, 42(4): 674–677. |
 2017, Vol. 32
2017, Vol. 32


